I. Articol medical pentru profesionişti
Hipertensiunea arterială în sindromul metabolic
De la prevenție la terapie combinată: noi abordări în managementul hipertensiunii arteriale
După ce am explorat în materialele anterioare dimensiunile epidemiologică, cauzală, diagnostică și prognostică a hipertensiunii arteriale asociate sindromului metabolic, ajungem acum firesc în punctul cel mai aşteptat: cum putem preveni și trata cu adevărat, dincolo de simplele valori tensionale. După cum bine ştim deja, în Medicina Funcțională HTA nu este considerată un simplu dezechilibru numeric, şi nici măcar o boală în sine, ci expresia unui dezechilibru sistemic ce poate fi decodificat și adresat prin intervenții stratificate, personalizate și, mai ales, cauzale. În loc să privim hipertensiunea doar ca pe o dereglare hemodinamică ce necesită corecție farmacologică, o putem înțelege ca pe un rezultat al unei rețele de interacțiuni între nutriție, microbiom, axa neuroendocrină, inflamația cronică silenţioasă, ritmul circadian și ecologia țesutului adipos. Schimbarea aceasta de perspectivă deschide calea unor intervenții mai profunde, capabile nu doar să corecteze valorile numerice înscrise pe tensiometru, ci să trateze mecanismele fiziopatologice care le generează. Cu alte cuvinte, în acest articol mutăm centrul de greutate de pe simpla reluare a concluziilor şi indicaţiilor ghidurilor alopate pe ceea ce oferă Medicina Funcțională ca model terapeutic pentru hipertensiunea din sindromul metabolic.
În această ecuaţie complexă, locul central este ocupat de nutriţie. Nu în sensul colocvial de „dietă”, ci de ansamblul de semnale biochimice și epigenetice pe care alimentele le transmit zilnic organismului nostru; deja studiile moderne nu mai privesc alimentele prin prisma caloriilor, ci ca veritabili mesageri: raportul dintre sodiu și potasiu (care s-a dovedit a fi un predictor mai fidel al valorilor tensionale decât fiecare ion analizat separat, într-o analiză multicentrică ce a implicat peste 100.000 de pacienți), calitatea proteinelor, prezența grăsimilor nesaturate și bogăția fitonutrienților (polifenolii și flavonoidele precum resveratrolul sau catechinele din ceai verde sau cacao au demonstrat capacitatea de a îmbunătăți biodisponibilitatea oxidului nitric și funcția endotelială, reducând stresul oxidativ vascular) sunt toate elemente capabile să moduleze inflamația, expresia genică și sănătatea endoteliului vascular. Studiile care au fundamentat modelul DASH și variațiile sale, precum OmniHeart, au demonstrat că înlocuirea carbohidraților rafinați cu proteine vegetale sau grăsimi mono-nesaturate nu doar că scade tensiunea arterială, dar aduce și beneficii lipidice, cu impact dublu pentru pacienții cu sindrom metabolic. Tot aici intră și rolul polifenolilor, al fibrelor fermentabile și al microbiomului, care prin metaboliți precum acizii grași cu lanț scurt reușesc să influențeze tonusul vascular și răspunsul la sare.
Activitatea fizică ocupă o poziţie similară în arhitectura Medicinei Funcționale; mișcarea nu este doar un mijloc de consum caloric, ci un veritabil semnal biologic care influențează direct reglajele cardiovasculare, neuroendocrine și metabolice. Exercițiul aerob regulat îmbunătățește funcția endotelială prin stimularea producției de oxid nitric și reduce rigiditatea arterială, conform studiilor,. În paralel, antrenamentul de rezistență, mult timp ignorat, s-a dovedit a avea efecte similare asupra scăderii tensiunii și asupra îmbunătățirii sensibilității la insulină, cu beneficii particulare pentru pacienții cu sindrom metabolic. Mai recent, s-a demonstrat că exercițiile de intensitate intermitentă (HIIT) nu doar reduc tensiunea, dar și normalizează variabilitatea ritmului cardiac și tonusul autonom, contribuind la resetarea axei simpatovagale – un element critic în patogeneza hipertensiunii metabolice. Toate aceste efecte depășesc sfera mecanică a „arderii caloriilor” și trebuie privite ca expresia unei medicine personalizate în care exercițiul fizic devine o prescripție terapeutică la fel de valoroasă ca orice intervenție farmacologică sau nutrițională.
Controlul țesutului adipos adaugă o altă dimensiune terapeutică. Şi nu este vorba doar de reducerea kilogramelor, ci de normalizarea funcției endocrine a adipocitului (un veritabil organ endocrin), responsabil pentru secreția de citokine proinflamatorii și angiotensinogen, care întreţin HTA. Medicina Funcțională caută să normalizeze biologia acestui țesut prin diete antiinflamatorii, suplimentare strategică cu acizi omega-3, dar și prin metode care respectă cronobiologia organismului, cum ar fi postul intermitent sau alimentația restricționată la intervale de timp,.
Somnul și cronobiologia vin şi ele în completarea tabloului. Hipertensiunea non-dipping, frecvent întâlnită în sindromul metabolic, nu este doar o curiozitate diagnostică, ci o manifestare a dereglării circadiene și un predictor de evenimente cardiovasculare. Intervențiile asupra igienei somnului, corectarea expunerii la lumină artificială și tratarea apneei obstructive în somn sunt tot atâtea pârghii de normalizare a profilului tensional și de restabilire a ritmului fiziologic. În paralel, gestionarea stresului cronic și hiperactivităţii simpatice prin tehnici de reglare vagală, mindfulness, biofeedback HRV sau prin utilizarea adaptogenilor botanici, au un rol direct asupra axei HPA și implicit asupra activității simpatice. Medicina Funcțională aduce aici și instrumente suplimentare, de la evaluarea cortizolului salivar diurn la suplimentare cu adaptogene şi alţi compuşi precum melatonină sau extract de cortex adrenal.
Suplimentarea nutrițională este parte integrantă a terapiei, nu simplu accesoriu empiric. Dovezile pentru coenzima Q10, magneziu, L-carnitină sau extractele de usturoi negru fermentat arată scăderi tensionale reale, integrate într-o strategie multimodală. În același timp, intervențiile asupra microbiomului prin prebiotice și probiotice țintite capătă un loc aparte, pentru că restabilesc unul dintre nodurile centrale de reglaj ale metabolismului și tensiunii arteriale.
Pentru toate aceste intervenții personalizarea rămâne elementul definitoriu. Medicina Funcțională nu propune un singur protocol de tip „one size fits all”, ci construiește terapii adaptate la fenotipuri precise. Pacientul cu disbioză și sensibilitate la sare are nevoie de intervenții diferite de cel cu hiperactivitate simpatică și pattern circadian modificat. Cel cu inflamație sistemică accentuată va beneficia de un alt tip de terapie decât cel cu deficit mineral și stres oxidativ accentuat.
Aşadar, vedem cum prevenția și terapia hipertensiunii arteriale din sindromul metabolic prin prisma Medicinei Funcționale înseamnă să schimbăm radical direcția de abordare: nu mai plecăm de la valoarea tensională pentru a căuta un medicament potrivit, ci pornim de la cauzele biologice, metabolice și de stil de viaţă care au dus la acea valoare și construim un parcurs terapeutic coerent și personalizat. Rezultatul, după cum am menţionat în nenumărate rânduri, nu este doar scăderea tensiunii, ci transformarea profilului de risc, normalizarea funcției endoteliale și restabilirea rezilienței organismului. Este, de fapt, aceeași medicină, dar privită dintr-un alt unghi: de la efecte la cauze, de la simptom la sistem; o medicină orientată către cauze profunde și căi fiziopatologice, nu către simptome izolate, o medicină care privește pacientul ca pe un ecosistem dinamic și caută să reconstruiască reziliența biologică prin intervenții nutriționale, metabolice, circadiene și psihoneuroendocrine. Nutriția, microbiomul, ritmul circadian, axa neuroendocrină și inflamația de joasă intensitate devin, astfel, la fel de importante ca receptorii angiotensinei sau canalele de calciu, iar intervențiile care le vizează capătă un rol terapeutic central.
Privind spre viitor, două direcții devin esențiale: prima este consolidarea bazei științifice prin studii clinice robuste care să valideze intervențiile funcționale și să le integreze în ghiduri de practică. A doua este formarea unor clinicieni capabili să navigheze ambele paradigme – cea alopată și cea funcțională – și să le armonizeze în beneficiul real al pacientului. În această dublă competență stă cheia unei medicine care să fie în același timp riguroasă ştiinţific și umană, personalizată și eficientă. Această schimbare de paradigmă sperăm să aibă potențialul de a reduce povara globală a hipertensiunii și a complicațiilor sale, dar și de a reda pacientului sentimentul de coerență și control asupra propriei sănătăți.
Oferim mai jos o schemă vizuală a modelului funcțional de terapie (o matrice de tip cauză–intervenție), rezumativă şi în acelaşi timp grăitoare pentru conţinutul articolului:
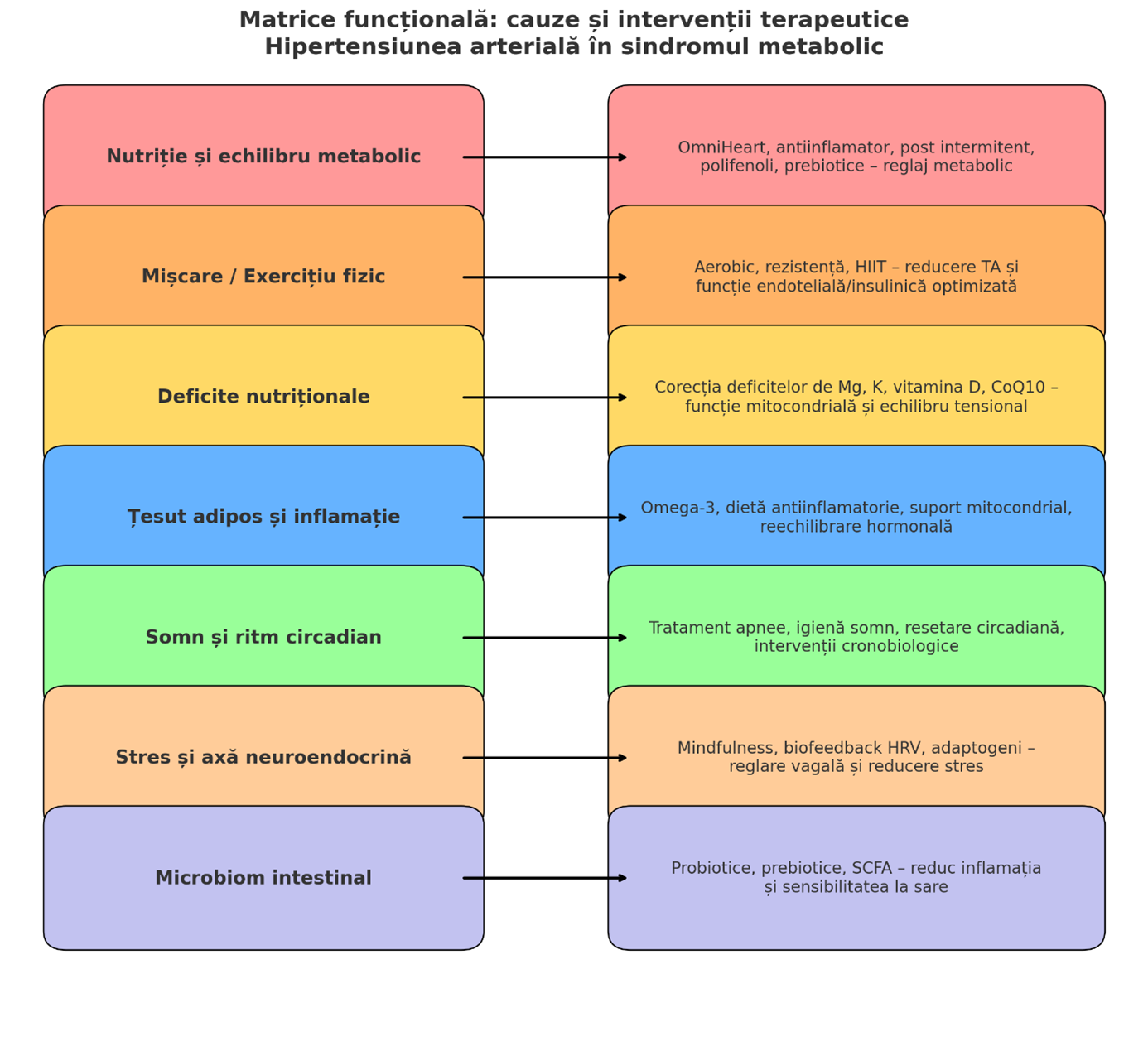
II. Ghid educativ pentru publicul larg
Când schimbările mici fac diferența: prevenție, monitorizare și tratament
După ce am explorat în detaliu aspectele epidemiologice, cauzale și diagnostice ale hipertensiunii arteriale în cadrul sindromului metabolic, ajungem la punctul central: cum putem preveni și trata cu adevărat acest dezechilibru, dincolo de simpla reducere a valorilor tensiunii arteriale? După cum ştim deja, în Medicina Funcțională bolile „clasice” au multiple cauze profunde; asemenea, hipertensiunea nu este privită ca o simplă problemă de „tensiune mare”, nici ca o boală tratabilă numai prin medicamente, ci ca un semnal al unui dezechilibru sistemic mai larg. Acest dezechilibru poate fi abordat prin intervenții personalizate și cauzale, care nu doar că vor corecta valorile numerice ale tensiunii arteriale, ci și mecanismele „din spate”, care le provoacă.
Această schimbare de perspectivă ne oferă o abordare mai profundă a HTA, în care intervențiile nu sunt limitate la tratamentele farmaceutice, ci sunt direcționate către corectarea cauzelor-rădăcină. Medicina Funcțională ne învață că hipertensiunea poate fi o manifestare a unei rețele complexe de interacțiuni între nutriție, microbiom, axa neuroendocrină, inflamația cronică, ritmul circadian și statusul țesutului adipos. Astfel, în loc să vedem acest dezechilibru doar ca o dereglare hemodinamică, o putem înțelege ca pe o expresie a unor disfuncții multiple care influențează întregul organism.
Un element central în abordarea Medicinei Funcționale este nutriția, nu doar în sensul simplu de „dietă”, ci mai ales ca un ansamblu de semnale biochimice pe care alimentele le transmit zilnic organismului nostru. Studiile moderne au demonstrat că alimentele sunt mult mai mult decât surse de calorii; ele sunt mesageri biochimici care influențează direct sănătatea, atât pe cea generală, cât şi pe cea cardiovasculară. De exemplu, raportul dintre sodiu și potasiu s-a dovedit a fi un predictor mai fidel al tensiunii arteriale decât fiecare element analizat separat. Astfel, un consum adecvat de potasiu, care poate fi obținut din alimente precum bananele, avocado și legume cu frunze verzi, ajută la reglarea tensiunii arteriale. De asemenea, calitatea proteinelor și prezența grăsimilor nesaturate (din surse precum peștele gras, nucile sau uleiul de măsline) sunt esențiale pentru menținerea sănătății vasculare. Un alt element-cheie sunt fitonutrienții, substanțele active din alimentele vegetale care au demonstrat beneficii semnificative pentru sănătatea cardiovasculară. Polifenolii, cum ar fi resveratrolul din struguri sau catechinele din ceaiul verde și cacao, au capacitatea de a îmbunătăți funcția endotelială și de a reduce stresul oxidativ, ambele fiind factori esențiali în gestionarea hipertensiunii. În plus, înlocuirea carbohidraților rafinați cu proteine vegetale sau grăsimi mono-nesaturate (cum ar fi în dieta DASH) nu doar că ajută la scăderea tensiunii arteriale, dar aduce și beneficii pentru profilul lipidic, ceea ce este deosebit de important pentru pacienții cu sindrom metabolic.
Câteva sfaturi practice privind alimentaţia, uşor de implementat:
- alimentele bogate în potasiu și magneziu ajută la reglarea echilibrului fluidelor din organism și la relaxarea vaselor de sânge. Alimente precum bananele, cartofii dulci, avocado, leguminoasele și verdețurile (în special spanacul, pătrunjelul și varza kale) sunt excelente surse de potasiu și magneziu.
- reducerea sodiului în dietă este crucială. În dieta modernă, excesul de sodiu (sare) este una dintre principalele cauze ale hipertensiunii. Este esențială evitarea alimentelor procesate, conservate sau fast food-urilor. Înlocuirea sării cu ierburi și condimente naturale, care nu doar că oferă un gust delicios, dar și beneficii antiinflamatorii, poate contribui la scăderea tensiunii arteriale.
- consumul de grăsimi sănătoase, cum sunt grăsimile mononesaturate și polinesaturate (din uleiul de măsline, avocado și pește gras), ajută la reducerea inflamației și îmbunătățirea funcției vasculare, fiind esențiale pentru sănătatea inimii și a vaselor de sânge.
- reducerea zahărului și carbohidraților rafinați este, de asemenea, importantă. Alimentele bogate în zaharuri rafinate, precum sucurile îndulcite și dulciurile, au fost asociate cu creșterea tensiunii arteriale prin creșterea insulinei și inflamației. În locul acestora, optează pentru carbohidrați complecși, precum cerealele integrale și legumele.
- alcoolul, în cantități mari, crește tensiunea arterială și poate provoca dezechilibre hepatice și cardiovasculare suplimentare; aşadar, este salutară reducerea aportului.
Rolul microbiomului este și el esențial. Cercetările recente au arătat că microbiomul intestinal poate influența direct tensiunea arterială, prin metaboliți precum acizii grași cu lanț scurt, care au un efect pozitiv asupra tonusului vascular și asupra răspunsului organismului la consumul de sare. Astfel, promovarea unui microbiom sănătos prin alimentație bogată în fibre fermentabile și suplimente prebiotice și probiotice poate fi o componentă importantă în planul terapeutic funcțional.Un alt aspect important în gestionarea hipertensiunii este controlul nivelului țesutului adipos. Se cunoaşte la acest moment că acest țesut nu este doar o rezervă de energie, ci un veritabil organ endocrin activ, care secretă compuşi proinflamatorii cunoscuţi sub denumirea de citokine, dar și angiotensinogen, ambele categorii de substanțe contribuind la menținerea hipertensiunii. Prin urmare, abordările care vizează reducerea inflamației și restabilirea funcției normale a țesutului adipos sunt esențiale. Dietele antiinflamatorii, suplimentele cu acizi grași de tipomega-3, dar și metode precum postul intermitent sau alimentația restricționată la intervale de timp, pot contribui la normalizarea acestui tip de disfuncție metabolică.
Un alt pilon fundamental în echilibrarea tensiunii arteriale este exercițiul fizic regulat, în special activitatea adaptată capacității și profilului metabolic al fiecărui pacient. Ca şi în cazul alimentaţiei, nu vorbim despre „mișcare” în sens generic, ci despre un veritabil semnal epigenetic, capabil să moduleze expresia genelor implicate în inflamație, sensibilitatea la insulină, tonusul vascular și funcția endotelială. Studiile arată că exercițiile aerobice de intensitate moderată, combinate cu antrenamente de rezistență, contribuie nu doar la scăderea valorilor tensionale, ci și la reglarea axei HPA (hipotalamo-hipofizo-adrenală, sau axa stresului), reducerea activității sistemului nervos simpatic și îmbunătățirea variabilității ritmului cardiac (HRV). Mai mult, activitatea fizică susținută favorizează scăderea masei adipoase viscerale, stimulează secreția de miokine antiinflamatorii (substanțe benefice produse de mușchi atunci când facem mișcare, care ajută la reducerea inflamației în corp și susțin sănătatea generală) și susține un microbiom intestinal echilibrat. Toate aceste efecte converg spre normalizarea tensiunii arteriale și reducerea riscului cardiovascular global; mișcarea devine astfel un „medicament” personalizat, prescris cu aceeași rigoare ştiinţifică precum orice intervenție nutrițională sau farmacologică. Exercițiile cardiovasculare moderate, precum mersul pe jos, alergarea ușoară, ciclismul și înotul, sunt ideale pentru menținerea unei tensiuni arteriale normale. Ideal ar fi să te angajezi într-o activitate aerobă moderată timp de cel puțin 150 de minute pe săptămână. De asemenea, antrenamentele de forță, cum ar fi ridicarea greutăților sau exercițiile de tip bodyweight (genuflexiuni, flotări), sunt excelente pentru construirea masei musculare și îmbunătățirea metabolismului.
Somnul și ritmul circadian sunt alte dimensiuni care influențează tensiunea arterială. Hipertensiunea denumită „non-dipping” (un tip de hipertensiune în care valorile tensiunii nu scad pe timpul nopții așa cum este fiziologic) este frecvent întâlnită în sindromul metabolic și este un semnal al dereglării ritmului circadian; în plus, la aceasta contribuie şi tulburarea de apnee în somn. Intervențiile asupra igienei somnului, corectarea expunerii la lumină artificială și tratamentele pentru apneea obstructivă în somn sunt pași importanți în restabilirea unui ritm fiziologic normal, iar aceste măsuri pot ajuta la normalizarea profilului tensional. Pentru a îmbunătăți calitatea somnului, este important să ai o rutină de somn regulată, mergând la culcare și trezindu-te la aceeași oră în fiecare zi, chiar și în weekenduri. Somnul insuficient sau neregulat poate crește tensiunea arterială și riscul de a dezvolta sindromul metabolic. De asemenea, este esențial să eviți stimulentele înainte de culcare, cum ar fi cofeina și mesele copioase, care pot perturba somnul și pot crește tensiunea arterială. În loc de cafea, poți opta pentru ceai de mușețel sau alte infuzii relaxante. Asigură-te și că dormitorul este întunecat, liniștit și răcoros, deoarece o atmosferă calmă ajută la producerea de melatonină, hormonul care reglează somnul și reducerea stresului.
De asemenea, este esențială şi gestionarea stresului cronic. Fiecare dintre noi se confruntă cu un anume nivel de stres în viața de zi cu zi, însă modul în care răspundem la el poate face o mare diferență în sănătatea noastră cardiovasculară. Pe lângă aceasta, se ştie că stresul prelungit are un impact direct asupra axei neuroendocrine și crește activitatea ramurii sistemului nervos denumită sistem simpatic, ceea ce poate duce la creșterea tensiunii arteriale. Tehnicile de reglare a nervului vag (metode simple, cum ar fi respirația lentă, expunerea la apă rece sau meditația, care ajută corpul să se relaxeze, reducând stresul, inflamația și îmbunătățind, printre altele, funcțiile digestive și cardiace), de mindfulness (înseamnă să fii atent, conștient și prezent în mod intenționat, fără a judeca, la ceea ce simți, gândești sau trăiești în momentul prezent; este o tehnică folosită pentru reducerea stresului, îmbunătățirea concentrării și echilibrului emoțional), biofeedback HRV (variabilitatea ritmului cardiac, este o tehnică prin care înveți să-ți controlezi respirația și ritmul inimii cu ajutorul unor senzori, pentru a reduce stresul, anxietatea și a îmbunătăți starea generală de bine) și utilizarea adaptogenilor din plante, cum ar fi rhodiola sau ashwagandha, au un rol important în reducerea hiperactivității simpatice și normalizarea răspunsului organismului la stres. De asemenea, este important să îți dedici timp zilnic pentru activități care te relaxează, cum ar fi cititul, o plimbare în natură sau ascultarea muzicii preferate. Conectarea cu prietenii și familia ajută, de asemenea, la reducerea nivelurilor de stres, iar împărtășirea problemelor cu cei apropiați poate ajuta la descărcarea tensiunii emoționale. Practicile de respirație, în special respirația profundă, ajută la scăderea nivelurilor de cortizol și, implicit, la reducerea tensiunii arteriale.
În paralel cu aceste intervenții, suplimentarea nutrițională joacă un rol fundamental. Coenzima Q10, magneziul, L-carnitina și extractele de usturoi negru fermentat sunt doar câteva dintre suplimentele care au demonstrat efecte reale în scăderea tensiunii arteriale, atunci când sunt integrate într-o abordare terapeutică globală. Suplimentarea cu aceste substanțe poate ajuta la reducerea stresului oxidativ, la îmbunătățirea funcției endoteliale și la reglarea metabolismului energetic.
Reiese din elementele menţionate că prevenția și tratamentul hipertensiunii arteriale din sindromul metabolic prin prisma Medicinei Funcționale înseamnă o abordare integrativă, care pleacă de la identificarea și corectarea cauzelor fundamentale ale dezechilibrului, şi nu ţinteşte doar reducerea valorilor tensiunii arteriale. Un alt aspect al acestui tip de abordare este personalizarea intervențiilor. Nu există un „tratament universal” pentru hipertensiune, iar fiecare pacient este diferit. O abordare personalizată, bazată pe analize detaliate ale metabolismului, microbiomului și altor factori individuali, este esențială pentru succesul tratamentului. De exemplu, pacienții cu disbioză intestinală sau cu sensibilitate la sare vor necesita intervenții diferite față de cei care suferă de hiperactivitate simpatică sau inflamație cronică. Prin alimentație adecvată, controlul stresului, îmbunătățirea somnului și gestionarea factorilor de risc metabolici, putem optimiza nu doar valorile tensiunii, ci și întregul profil de risc cardiovascular. Devine astfel esențială colaborarea cu un medic de Medicină Funcțională, care, prin monitorizarea regulată a tensiunii arteriale și efectuarea unor teste pentru a evalua nivelurile de nutrienți, inflamație sau dezechilibre hormonale, va înţelege nevoile specifice ale fiecărui pacient în parte și să personalizeze tratamentele, şi care să ofere instrumentele necesare pentru a restabili echilibrul natural al corpului, îmbunătățind sănătatea pe termen lung.
În articolele anterioare:
Partea a II-a: Cauze și factori de risc
Cine este dr. Bogdan Tofan?
Dr. Bogdan Tofan este specialist în Medicină de Familie, cu atestate în Apifitoaromaterapie şi Ozonoterapie. Este pasionat de Medicina Funcţională, Medicina Stilului de Viaţă, Endobiogenie, terapia cu CBD şi Medicina Psihosomatică, îmbinând cunoștințele tradiționale cu noile tehnologii medicale. Activitatea sa include colaborări cu centre de medicină integrativă și participarea activă în programe de formare continuă.

Disclaimer
Informațiile prezentate în acest articol sunt destinate exclusiv scopurilor educative și informative. Acestea nu constituie un diagnostic medical, un tratament sau o recomandare terapeutică personalizată. Consultați întotdeauna un medic sau un specialist calificat înainte de a începe orice formă de tratament, dietă, supliment sau modificare a stilului de viață. Fiecare persoană este diferită, iar abordările care funcționează pentru un individ pot să nu fie potrivite pentru altul. Evaluarea și supravegherea profesională sunt esențiale.













