Rolul articolului de mai jos este să explice aspecte legate de microbiota vaginală, disbioză şi impactul probioticelor asupra vaginozelor bacteriene, dar deopotrivă şi intervenţia benefică a acestora în variate tipuri de cancer genital, cât şi rolul lor protector în timpul proceselor oncologice de intervenţie terapeutică.
Vaginoza bacteriană
Vaginoza bacteriană (BV) este o boală infecțioasă mixtă, cauzată de dezechilibrul florei normale din vagin, care se caracterizează prin scăderea speciilor de Lactobacillus la nivel vaginal și creșterea bacteriilor anaerobe, în special Gardnerella și Prevotella.
Metoda tradițională de tratament este utilizarea metronidazolului și a altor antibiotice. De fapt, rata de recurență a vaginozei bacteriene după tratamentul oral cu metronidazol este foarte mare, iar utilizarea sistemică a antibioticelor are efecte secundare mari. În acest caz, noile strategii de tratament ajută la îmbunătățirea rezultatelor tratamentului. Utilizarea probioticelor poate îmbunătăți flora vaginală, poate crește bacteriile benefice, poate reduce numărul de bacterii dăunătoare și menține în continuare stabilitatea mediului florei vaginale.
Astăzi există tot mai multe dovezi că probioticele sunt eficiente în tratamentul vaginozei bacteriene. Într-o meta-analiză a 30 de studii din 2020, pacientele cu vaginoză bacteriană au fost urmărite după tratament și au descoperit că intervenția cu probiotice a redus rata de recurență a vaginitei (OR = 0,27, IC 95%: 0,18-0,41, P< 0,001), îmbunătăţind rata de vindecare a acesteia (OR = 2,28, IC 95%: 1,20-4,32, P = 0,011), aspecte dovedite prin experimente in vitro, care au arătat că Lactobacillus plantarum Lp62 și supernatantul său ar putea inhiba semnificativ creșterea Gardnerella.
Într-o altă meta-analiză a 18 studii, din 2022, cu urmărire de 3 luni, s-a constatat că o combinație de antibiotice și probiotice reduce semnificativ rata de recurență a vaginozei bacteriene în comparație cu antibioticele singure. Inflamația este considerată a fi un factor predispozant pentru tumorigeneză. Studiile experimentale la oameni și animale susțin corelația dintre inflamația cronică și cancer. Inflamația cronică va crește practic rata mutațiilor genelor, va duce la cancer și va promova metastazele tumorale. Probioticele combinate cu antibioticele joacă astfel un rol important în tratamentul inflamației.
Rezumat efectul clinic al probioticelor în tratamentul vaginozei bacteriene
| Probioticele | Metode | Rezultate | Ref. |
| Lactobacillus acidophilus GLA-14 și Lactobacillus rhamnosus HN001 | Pacientele au primit metronidazol (500 mg, bid) timp de 7 zile și au fost repartizate aleatoriu să primească concomitent | Amestecul de probiotice combinat cu lactoferină a îmbunătățit simptomele (secreții vaginale și mâncărime), scorurile Nugent și | Russo et al., 2019 |
| probiotice plus lactoferină sau placebo (n=48). | ratele de recurență. | ||
| Lactobacillus rhamnosus GR-1 și Lactobacillus reuteri RC-14 | Pacientele au primit metronidazol oral timp de 7 zile și probiotice și placebo timp de 30 de zile (n=125). | Utilizarea combinată de probiotice și antibiotice îmbunătățește ratele de vindecare a vaginozei bacteriene. | Anukam și colab., 2006 |
| Lactobacillus crispatus LMG S-29995, Lactobacillus brevis și Lactobacillus acidophilus | După terminarea tratamentului cu metronidazol, pacientele au primit probiotice și, respectiv, placebo (n=166). | Probioticele orale reduc rata recurenței vaginozei bacteriene și prelungesc timpul până la reapariția bolii. | Reznichenko și colab., 2020 |
| Lactobacillus rhamnosus BMX 54 | După terminarea tratamentului cu metronidazol, pacientele au primit placebo și, respectiv, comprimate vaginale care conțineau probiotice (n=250). | Pacienții tratați cu probiotice au avut o rată redusă de recurență a vaginozei bacteriene și pH vaginal. | Recine și colab., 2016 |
| Lactobacillus crispatus LbV 88, Lactobacillus gasseri LbV 150N, Lactobacillus jensenii LbV 116 și Lactobacillus rhamnosus LbV96 | După terminarea tratamentului cu metronidazol, pacientele au primit placebo și respectiv iaurt cu probiotice (n=36). | Iaurtul cu probiotice crește ratele de recuperare a VB și | Laue și colab., 2018 |
| L. brevis CD2, L. salivarius subsp. salicinius , L. plantarum | Pacientele au fost randomizate pentru a primi tablete vaginale probiotice și tablete vaginale cu pH (n=64). | Probioticele îmbunătățesc ratele de vindecare a vaginozei bacteriene și reduc citokinele vaginale IL-1β și IL-6. | Hemalatha și colab., 2012 |
| Lactobacillus rhamnosus GR-1 și L. reuteri RC-14 | Pacientele au fost tratate cu probiotice timp de 6 luni și metronidazol timp de 10 zile (n=65). | Suplimentarea cu probiotice nu a îmbunătățit ratele de vindecare a vaginozei bacteriene, dar a îmbunătățit compoziția florei vaginale. | Hummelen și colab., 2010 |
| L. brevis (CD2), L. salivarius subsp. salicinius (FV2) și L. plantarum (FV9) | Pacientele au primit tablete vaginale care conțin probiotice sau placebo timp de 7 zile (n=39). | Suplimentarea cu probiotice poate crește rata de vindecare a vaginozei bacteriene și poate îmbunătăți mediul vaginal. | Mastromarino și colab., 2009 |
Microbiomul intestinal, reglator al sănătății reproductive feminine
Funcțiile tractului reproducător feminin sunt reglementate de sistemul endocrin într-un mod bine coordonat, care, dacă este perturbat, poate genera mai multe tulburări. Considerat un organ endocrin extins, microbiomul intestinal acționează ca un important reglator al sănătății reproductive feminine.
Se știe că microbiomul intestinal influențează nivelul hormonal al gazdei, inclusiv nivelurile de estrogen la femei. Această legătură funcțională între microbiota intestinală şi estrogeni a fost observată pentru prima dată acum trei decenii când Adlercreutz și colaboratorii săi au constatat că administrarea antibioticelor a dus la scăderea nivelului de estrogen la femei (Adlercreutz et al. 1984).
Microbiota intestinală reglează în principal nivelul de estrogen prin secreţia de β-glucuronidază (gmGUS), o enzimă care transformă estrogenul conjugat în estrogen deconjugat în tractul gastrointestinal, facilitând legarea sa de receptorii de estrogeni.
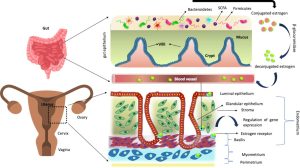
Figura 1 – din cadrul studiului: Female Reproductive Disfunction and Gut Microbiota
Legendă: Reprezentare schematică a modulării funcțiilor uterine prin axa microbiomului estrogen-intestin. Secreția de β-glucuronidază de către bacteriile intestinale transformă estrogenul conjugat în estrogenul deconjugat în tractul gastro-intestinal. Estrogenul deconjugat este reabsorbit de intestin și translocat în fluxul sanguin, facilitând intrarea estrogenului în uter, în care estrogenul își exercită acțiunea în aval.
O activitate scăzută a β-glucuronidazei ca urmare a disbiozei microbiene intestinale poate rezulta în deconjugare redusă a estrogenului și scăderea nivelului de estrogeni circulanți. Acest aspect va modifica la rândul lui activarea receptorilor de estrogeni, conducând la patologii precum obezitatea și bolile cardiovasculare.
Pe de altă parte, creșterea activității β-glucuronidazei poate duce la niveluri crescute de estrogeni care duc la patologii, precum endometrioza și cancerul.
Astfel, activitatea optimă a β- glucuronidazei este esențială pentru menținerea nivelurilor de estrogen la femei.
Microbiomul intestinal și nivelul hormonilor steroizi sexuali la femei
Un alt mecanism prin care microbiomul intestinal ar putea influența nivelul hormonilor steroizi sexuali la femei este dat de producţia de acizi grași cu lanț scurt (SCFA). Acizii graşi cu lanţ scurt sunt produși secundari primari ai fermentației anaerobe bacteriene a fibrelor alimentare la nivelul ultimei porţiuni a intestinului gros (colonului). Acetatul, propionatul și butiratul sunt cei mai abundenţi SCFA care sunt produşi de către microbii intestinali. Un aspect important şi demn de reţinut ar fi faptul că butiratul a fost demonstrat că reglează sinteza P4 (progesteronului) și E2 (estradiolului) în celulele granuloase porcine (PGC) prin intermediul cAMP – ca şi cale de semnalizare. În acest interesant studiu in vitro, PGC-urile au fost tratate cu concentrații mai mici de acid butiric, stimulând secreția de progesteron; concentrațiile mai mari de butirat au inhibat semnificativ secreția de progesteron.

Un alt studiu a arătat că butiratul derivat din intestin, dar aflat în cantitate scăzută contribuie la steatoza hepatică non-alcoolică, la femeile aflate în premenopauză, aspect datorat deficitului de estrogen. Aceste studii evidențiază mecanismul plauzibil prin care alimentația, constituenții și metaboliții derivați din microbiotă pot contribui la reglarea nivelului de estrogen și progesteron la femei.
Microbiomul intestinal, ovarul polichistic și endometrioza
Semnificația microbiotei intestinale în patologiile reproductive feminine este acum bine stabilită, inclusiv PCOS (sindromul de ovar polichistic), endometrioza și alte afecțiuni ale tractului reproducător.
Mai mulți investigatori au comparat microbioamele intestinale din probele de scaun de la persoane cu și fără PCOS. Au fost astfel identificate patru genuri care diferă intre 102 paciente cu SOP (n=102) și 201 martore sănătoase cu IMC normal (n=201). Abundența a două genuri din Familia Clostridiales, Ruminococcaceae UCG002 și Clostridiales Familia XIII AD3011 au fost corelate cu mai mulți markeri legați de morfologia PCOS şi niveluri mai ridicate de testosteron. În plus, pacientele cu PCOS și pre-diabet au avut semnificativ o diversitate alfa mai mică (indicele Shannon) și mai mare abundență a speciilor Dorea și Bacteroides (Ruminococcus grupul torques și Lachnospiraceae UCG-004) decât pacientele cu PCOS şi cu toleranță normală la glucoză.
S-a raportat astfel că bacteriile producătoare de acid gamma-aminobutiric, inclusiv Parabacteroides distasonis și Bacteroides fragilis, au fost crescute, la pacientele cu PCOS, în timp ce Escherichia coli a arătat o relație pozitivă cu niveluri serice ale hormonului luteinizant (LH) și ale raportului FSH/LH.
Deoarece nivelul mai mare de LH este asociat cu PCOS s-a constatat că microbiomul din scaunul pacientelor cu PCOS (n=25) are o diversitate mai redusă și compoziție filogenetică diferită decât cea a martorelor sănătoase (n=25).
Qi și colaboratorii au examinat 43 de martore sănătoase (n=43) și 50 de paciente cu PCOS (n=50) și au constatat că Bacteroides vulgatus a fost crescut în microbiota intestinală a persoanelor cu PCOS.
- vulgatus sunt bacterii anaerobe gram-negative care locuiesc în intestinul uman distal și sunt de obicei nepatogene la indivizii sănătoși. Aceste bacterii se ocupă de deconjugarea acizilor biliari sintetizați în ficat, cum ar fi acidul glicodeoxicolic și acidul tauroursodeoxicolic.
S-a raportat astfel o corelație negativă între abundenţa B. vulgatus şi cei doi acizi biliari la pacientele cu PCOS.
În mod colectiv, aceste studii au arătat că PCOS este asociat cu modificări în microbiomul intestinal.s
Date analizate de la 20 de paciente cu PCOS normoponderale şi supraponderale şi 20 de paciente fără PCOS – supra şi normoponderale au raportat că aportul de fibre alimentare și vitamina D a fost semnificativ scăzut în grupul pacientelor cu PCOS.
Se ştie la ora actuală că fibrele alimentare joacă un rol crucial asupra compoziției microbiotei intestinale, unde acționează ca un prebiotic pentru a susține bacteriile intestinale benefice (probiotice) și suprimă efectele nocive bacteriene, aspect deosebit de important în managementul nutriţional al pacientelor cu PCOS.

Două studii au investigat efectele tratamentelor asupra microbiomului fecal al pacientelor cu PCOS.
În primul rând, atunci când pacientele cu PCOS non-diabetice cu HIV asociat urmau terapie antiretrovirală (n=23) şi au fost tratate cu metformină, abundenţa de bacterii antiinflamatoare intestinale, precum specii producătoare de butirat și Akkermansia muciniphila, a crescut la nivel intestinal.
Producând SCFA (acizi graşi cu lanţ scurt) a fost protejată bariera epitelială intestinală și s-a redus nivelul de inflamație la pacientele cu HIV şi PCOS ce primeau tratament antiretroviral.
Endometrioza şi disbioza intestinală
Imagine din cadrul studiului: Current Updates on the Role of Microbiome in Endometriosis: A Narrative Review – apărut în anul 2021 în Microorganisms.
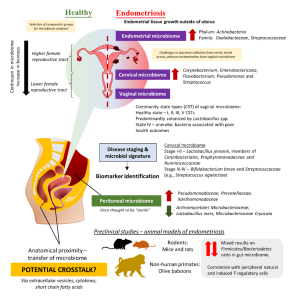
Endometrioza este o boală în care celulele din căptușeala epitelială a uterului (endometru) proliferează pe suprafețele peritoneale din abdomen.
Endometrioza afectează aproximativ 196 de milioane de persoane la nivel mondial. Aproape jumătate dintre aceste paciente experimentează dureri pelvine cronice, iar 30-50% sunt infertile.
Societatea Americană pentru Medicină Reproductivă și Societatea Americană de Fertilitate a clasificat endometrioza astfel: stadialitate de la I la IV, în funcție de dimensiunea, numărul de leziuni, prezența aderențelor și implicare ovariană versus peritoneală.
Dovezi recente sugerează că endometrioza este asociată cu disbioza microbiană intestinală, dar cum încă există opinii divergente în acest sens între studiile efectuate pe oameni, sunt necesare studii mai ample care să ia în considerare potențialii factori de confuzie (de ex. stadiul endometriozei, vârstă, rasa/etnia, precum şi bolile asociate, medicamentele și dieta).
Designul studiului și rezultatele literaturii recente care descriu studiile microbiotei uterine, cervicale și vaginale în asociere cu endometrioza și infertilitatea – din studiul: Disfuncţiile aparatului reproducător feminin şi microbiomul intestinal, apărut în Journal of Molecular Endocrinolog.
| Uman | |||
| Boala | Microbiomul | Constatări majore | Referinţă |
| Endometrioza | Microbiom gastrointestinal (GI) și urogenital (UG). | Identificarea anaerococului Clostridiales_Incertae_Sedis_XI ca biomarker caracteristic la pacienții cu AMEM. | (Chen și colab. 2021). |
| Endometrioza | Microbiomul intestinal și vaginal. | Asociere pozitivă puternică între bacteriile GI/UG și concentrațiile de estrogen urinar și metaboliții săi în grupul P-EOSIS. | (Le et al. 2021) |
| Endometrioza | Microbiomul vaginal, cervical și intestinal. | Absența completă a Atopobium în microbiota vaginală și cervicală a femeilor cu endometrioză în stadiul 3/4. Îmbogățirea Gardnerella, Streptococcus, Escherichia, Shigella și Ureoplasma în microbiomul cervical al pacientelor în stadiul 3/4 de endometrioză. | ( Ata et al . 2019 ) |
| Endometrioza | Microbiomul endometrial și vaginal. | Apariția unei microbiote non-dominate de Lactobacillus într-un endometru receptiv a fost corelată cu o scădere semnificativă a ratei de implantare. | (Moreno și colab. 2016) |
| Endometrioza | Microbiomul endometrial | Îmbogățirea în specia Actinobacteria, familiile Oxalobacteraceae și Streptococcaceae și genul Tepidimonas în grupul endometriozei. | (Wessels et al . 2021) |
| Endometrioza | Microbiomul vaginal | Îmbogățirea semnificativă a Gardnerella și Atopobium și reducerea Lactobacillus spp. la pacientele cu endometrioză. | (Lu și colab. 2022) |
| Endometrioza | Microbiomul intestinal și vaginal | OTU (unitate taxonomică operațională) superioară a genului Anaerococcus în probe vaginale cu stadii avansate de endometrioză. | (Perrotta et al . 2020) |
| Endometrioza/Adenomioza cu CPPS | Microbiomul vaginal | Diversitate alfa mai mare, precum și un număr mai mare de Clostridium butyricum, Clostridium disporicum, Alloscardovia omnicolens și Veillonella montpellierensis la pacienții cu endometrioză/adenomioză cu sindrom de durere pelvină cronică (CPPS) în comparație cu pacienții cu CPPS fără EM/AM sau cu femeile fără CPPS. | (Chao și colab. 2021) |
| Endometrioza | Microbiomul cervical | Bogăția și diversitatea redusă a microbiomului cervical au fost detectate la pacienții cu endometrioză cu simptome clinice mai severe. | (Chang et al. 2022) |
| Infertilitate | Microbiomul cervico-vaginal | Prezența diferențială a L. iners, L. crispatus și L. gasseri la femeile infertile idiopatice. | (Campisciano et al . 2017) |
| Infertilitate | Microbiomul vaginal, cervical și endometrial. | Creșterea Ureaplasma și Gardnerella în colul uterin al femeilor infertile. | (Wee et al . 2018) |
| Infertilitate | Microbiomul vaginal și seminal. | L. crispatus s-a corelat cu o rată mai mare de succes a inseminării in vitro. | (Amato et al . 2020) |
Deşi la ora actuală nu s-a putut stabili cu exactitate dacă modificările de microbiom sunt cauze determinante ale unor patologii ginecologice, precum: endometrioza, cancerul endometrial şi ovarian (cancere din sfera ginecologică), infertilitatea sau modificările de microbiom la pacientele cu aceste patologii reflectă în fapt modificări apărute ca evoluţie a bolii, necesită mai multe studii longitudinale şi care să ia în considerare mai mulţi parametri, pentru a nu exista riscul de bias-uri, dar cu toate acestea există suficiente dovezi că în aceste patologii apar sau coexistă disbioze la nivel intestinal.
Dr. Raluca Pavlișan este medic specialist Medicină de Urgență, Master în Nutriție Clinică și Comunitară, Competenţă în Consilierea Nutrigenetică şi a Microbiotei Intestinale, Competență Planificare Familială și Contracepție, Psihoterapeut Autonom Sistemic Cuplu și Familie.
Citește continuarea articolului aici.
Vrei să citești prima parte a articolului? Click aici!
Bibliografie:
- http://www.aulamedica.es/nh/pdf/9481.pdf- La microbiota en la mujer; Applicaciones clinicas de los probioticos
- The role of probiotics in vaginal health- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9366906/
- Female Reproductive Dysfunctions and the Gut Microbiota –
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10031513/
- Current Updates on the Role of Microbiome in Endometriosis: A Narrative Review- Microorganism 2021- https://www.mdpi.com/2076-2607/11/2/360