Anxietatea este mai mult decât o simplă stare de neliniște. Este o problemă complexă care afectează atât mintea, cât și corpul, influențând sănătatea emoțională, cardiovasculară și imunitară.
Webinarul „Anxietatea, dincolo de simptome: Descoperă cauzele și soluțiile funcționale”, susținut de Dr. Camelia Ober, medic primar cardiolog, a oferit o perspectivă funcțională și integrativă asupra anxietății, analizând factorii neurobiologici, biochimici și inflamatori implicați, precum și strategiile terapeutice personalizate care pot contribui la gestionarea durabilă a acestei tulburări. Printr-o abordare holistică, axată pe evaluarea biomarkerilor, fitoterapie și intervenții nutriționale, se pot obține rezultate sustenabile și un sprijin real pentru menținerea sănătății mintale.
Cuprins articol
- Ce este anxietatea? Tipuri, simptome și cum o diferențiem de teama propriu-zisă
- De ce reacționăm la stres? Rolul amigdalei și al axei HPA
- Factori cheie în anxietate: cortizolul, noradrenalina, inflamația cerebrală, stresul oxidativ și dezechilibrul neurotransmițătorilor
- Cum ne afectează anxietatea corpul? De la imunitate la sănătatea cardiovasculară
- Inflamația și stresul: de la insomnie la depresie, anxietate și neurodegenerare
- Strategii funcționale de gestionare: Modulatorii cortizolului, reglarea GABA, serotonina, plante adaptogene și suplimente cu efect anxiolitic
- Endobiogenia și abordarea anxietății
- Serotonina și triptofanul: Metabolismul triptofanului, creșterea nivelului serotoninei fără medicamente
Ce este anxietatea? Tipuri, simptome și cum o diferențiem de teama propriu-zisă
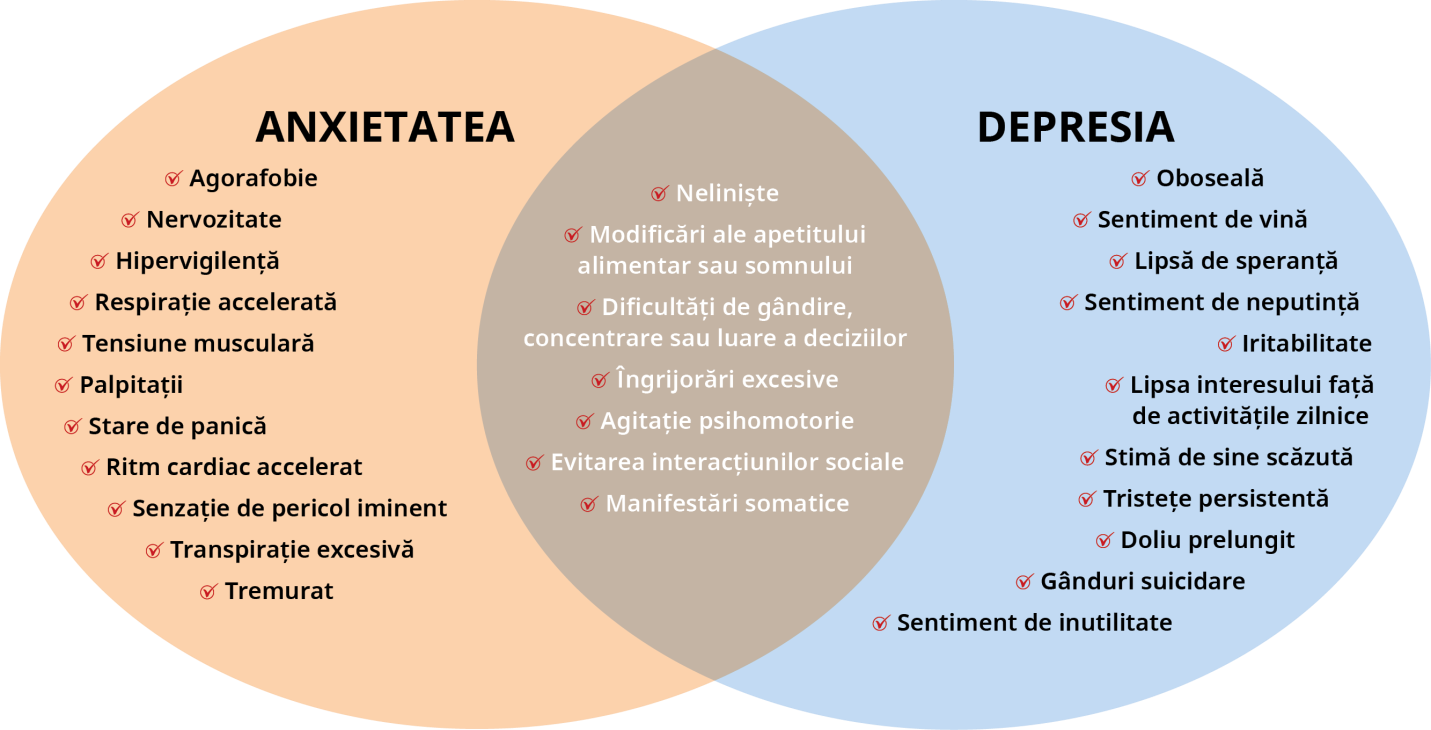
Depresia și tulburarea de anxietate sunt cele mai frecvente afecțiuni mintale, afectând sute de milioane de oameni la nivel global. Rata de comorbiditate între tulburarea de anxietate și depresie este foarte ridicată: 74% dintre persoanele depresive prezintă simptome de anxietate, iar 61% dintre cei cu anxietate prezintă simptome de depresie.
Stresul este un factor major responsabil de anxietate în foarte multe cazuri. Acesta nu este doar extern, existând și stres emoțional, stres psihic, stres metabolic. Sub umbrela stresului se află extrem de mulți factori, dar care antrenează aceleași modificări la nivelul fiecărui organism, cu intensitate diferită. Nicio celulă nu este scutită de efectele sale, după cum subliniază lectorul webinarului. Stresul se declanșează atunci când sentimentul de securitate nu există sau este pierdut, indiferent dacă pericolul este real sau doar imaginar.
Răspunsul la stres poate include reacții de tip „luptă sau fugi”, dar și comportamente care pot afecta sănătatea, precum mâncatul excesiv, consumul de alcool, fumatul sau alte forme de abuz de substanțe. Un alt tip de reacție la o situație potențial stresantă este creșterea vigilenței, însoțită, cel puțin în cazul speciei umane, de intensificarea anxietății și a îngrijorării – mai ales atunci când amenințarea este vagă sau imaginară și nu există un răspuns comportamental clar care să o înlăture.
Anxietatea este o stare de vigilență și reactivitate crescută, care se manifestă printr-o serie de comportamente defensive măsurabile. Aceste comportamente au rolul de a preveni sau de a reduce posibilele pericole pentru organism în situații neașteptate și potențial periculoase, astfel că anxietatea este, în primul rând, un mecanism fiziologic adaptativ, esențial pentru supraviețuire. Totuși, dereglarea circuitelor anxietății, cauzată de factori genetici sau dobândiți (de exemplu, stres cronic sau o leziune cerebrală traumatică), poate duce la apariția unor tulburări patologice.
Stimularea prelungită a axei hipotalamo-hipofizo-suprarenale, influențată de sistemul limbic, poate duce la o sensibilitate crescută față de factorii de stres și la scăderea pragului de activare a reacției la stres. Persoanele aflate în această situație pot reacționa mai intens la stimuli aparent minori și pot avea dificultăți în a opri răspunsul cronic de tip „luptă sau fugi”, devenind astfel mai vulnerabile decât alții în fața stresului.
Activarea cronică a sistemului nervos simpatic, implicat în adaptarea la stres și anxietate, duce la o serie efecte și dereglări:
- Activarea sistemului imunitar și trecerea de la dominanța Th1 la Th2 (dezechilibru imun);
- Stimularea axei hipotalamo-hipofizo-suprarenale (HPA) în faza inițială, urmată în timp de scăderea producției de cortizol și epuizarea glandelor;
- Dereglări în transportul ionilor prin canale celulare;
- Reducerea masei de substanță cenușie în creier;
- Scăderea producției de GABA (neurotransmițător calmant) și epuizarea acetilcolinei;
- Niveluri scăzute de antioxidanți;
- Nivel crescut de stres oxidativ, infecții oportuniste frecvente și reactivarea infecțiilor latente, funcție mitocondrială deficitară și cardiomiopatie;
- Disbioză intestinală (dezechilibru al florei);
- Detoxifiere deficitară.
Anxietatea patologică este considerată în continuare ca fiind în mare parte subdiagnosticată și subtratată, din cauza gamei largi de simptome și a nivelului ridicat de comorbiditate cu alte afecțiuni.
Tulburările de anxietate pot fi clasificate clinic în mai multe categorii, incluzând:
- Tulburare de anxietate generalizată.
- Tulburare de panică.
- Agorafobie.
- Fobii.
- Tulburare de anxietate de separare.
- Mutism selectiv.
- Tulburare de anxietate socială.
De ce reacționăm la stres? Rolul amigdalei și al axei HPA

Hipocampul
Hipocampul este o regiune a creierului foarte importantă pentru învățarea declarativă (faptică) și învățarea spațială, precum și pentru memorie. Totuși, este o regiune deosebit de vulnerabilă și sensibilă, care exprimă un nivel ridicat de receptori pentru hormonii de stres (steroizi adrenali). Neuronii din hipocamp sunt vulnerabili la convulsii, accidente vasculare cerebrale, traumatisme craniene și experiențe stresante.
Amigdala și anxietatea
Amigdala, componentă a sistemului limbic, joacă un rol central în reglarea răspunsului la stres și anxietate. Deși procesarea informațiilor legate de anxietate implică mai multe regiuni ale creierului, amigdala este o structură-cheie în această rețea.
Frica și anxietatea sunt emoții diferite. Frica este declanșată de o amenințare reală și concretă, ducând la un răspuns acut și temporar. Anxietatea este activată de amenințări difuze și mai puțin previzibile, generând o stare prelungită de neliniște.
Hiperexcitabilitatea apare atunci când există un dezechilibru între excitație și inhibiție (E/I), adesea ca urmare a unor deficiențe sau perturbări în controlul sistemului inhibitor bazat pe acidul gama-aminobutiric (GABA). Hiperexcitabilitatea amigdalei, în special, poate fi puternic asociată cu anxietatea, hipervigilența și dificultatea de a regla emoțiile.
Amigdala primește impulsuri de la două zone foarte importante, primind o inervație noradrenergică (NA; norepinefrină, NE) extinsă din partea locusului coeruleus (LC) și a nucleului tractului solitar (NTS).
Amigdala joacă un rol esențial în reglarea activării axei hipotalamo-hipofizo-suprarenale (HPA) și a axei SAM (simpatico-adreno-medular), ambele fiind componente-cheie ale răspunsului la stres. Este important de reținut că, spre deosebire de efectul inhibitor al cortexului prefrontal și al hipocampului asupra activării axei stresului HPA, amigdala acționează ca un activator al acesteia.
Supraactivarea amigdalei
Supraactivarea amigdalei este cunoscută pe scară largă ca un proces fundamental care cauzează anxietate și depresie. În starea de repaus, activitatea amigdalei este puternic inhibată, ceea ce previne activarea acesteia de către stimuli externi slabi și astfel se evită exprimarea emoțională neadecvată și comportamentul anormal. În condiții patologice precum expunerea excesivă la stres, tonul inhibitor al amigdalei este redus, ceea ce duce la hiperactivarea amigdalei, crescând astfel sensibilitatea la stimuli din mediul înconjurător chiar și după o perioadă lungă de recuperare.
Hiperactivitatea neuronilor din amigdală este o cauză importantă a tulburărilor de anxietate și depresie induse de stresul cronic. Studiile de neuroimagistică au arătat că activarea amigdalei la pacienții cu tulburări de anxietate este semnificativ mai mare decât la persoanele din grupul de control, ca răspuns la același stimul.
Creșterea transmiterii sinaptice excitatorii, scăderea transmiterii sinaptice inhibitorii și creșterea excitabilității intrinseci a neuronilor contribuie împreună la supraactivarea amigdalei, care este implicată apoi în tulburările de anxietate și depresia induse de stresul cronic. O multitudine de evenimente sau condiții sunt considerate fiziologic stresante deoarece glandele suprarenale sunt stimulate să elibereze hormoni de stres. Printre acestea se numără restricția calorică, intervențiile chirurgicale, privarea de somn, exercițiile fizice excesive și diverse stări mintale – toate acestea pot duce la creșterea nivelului de cortizol și catecolamine, hormoni ai stresului.
Factori cheie în anxietate: cortizolul, noradrenalina, inflamația cerebrală, stresul oxidativ și dezechilibrul neurotransmițătorilor
Mai mulți factori contribuie la instalarea și menținerea stării de anxietate patologică:
- Cortizolul. Secretat în exces în conditii de stres cronic, are efecte neurotoxice și poate favoriza inflamația cerebrală.
- Noradrenalina. Hipersecreția acesteia, în special în amigdală, duce la hiperexcitabilitate și hipervigilență.
- Inflamația. Sistemică sau cerebrală, este frecvent prezentă și contribuie la disfuncții sinaptice și dezechilibre emoționale. Activitatea amigdalei poate avea un efect pro-inflamator și nu se manifestă doar în creier. Inflamația crește activitatea amigdalei, iar persoanele cu niveluri mai ridicate de inflamație au o amigdală mai activă ca răspuns la amenințările sociale.
Există dovezi care sugerează că expunerea prelungită la stres cronic poate duce la activarea persistentă a răspunsurilor inflamatorii atât în sistemul nervos periferic, cât și în cel central, fenomen care a fost asociat cu îmbătrânirea accelerată. Inflamația legată de stres a fost asociată cu diverse probleme de sănătate, precum insomnia, depresia la vârste înaintate, anxietatea și neurodegenerarea.
Nu toți pacienții cu tulburări de dispoziție au niveluri ridicate de inflamație, însă la cei cu un fond inflamator crescut, factorii proinflamatori pot fi sugestivi pentru afecțiune și ar putea reprezenta un punct de plecare util pentru viitoare studii privind opțiunile de tratament antiinflamator în anxietate și depresie.
- Stresul oxidativ. Creierul, principalul inițiator și regulator al răspunsului la stres, este deosebit de vulnerabil la efectele negative ale speciilor reactive de oxigen (ROS), din cauza ratei metabolice ridicate, conținutului bogat în acizi grași susceptibili la peroxidare, concentrațiilor intracelulare mari de metale de tranziție (care pot cataliza formarea radicalilor hidroxil reactivi), nivelurilor scăzute de antioxidanți și capacității reduse de regenerare.
- Neurotransmițătorii. Niveluri scăzute de serotonină, GABA și dopamină, corelate cu niveluri crescute de noradrenalină, generează un dezechilibru între excitație și inhibiție (E/I). Hiperexcitabilitatea amigdalei, în special, este puternic asociată cu anxietatea, hipervigilența și dificultatea de reglare a emoțiilor. Dopamina, noradrenalina și acetilcolina joacă un rol important în modularea răspunsului amigdalei, influențând intensitatea reacțiilor emoționale și capacitatea de adaptare la stres.
Sistemul inhibitor GABAergic reprezintă o țintă majoră a tratamentelor anxiolitice, având rolul de a reduce hiperexcitabilitatea, de a controla anxietatea și de a menține homeostazia neuronală.
Fiecare dintre acești factori poate sau nu să fie modificat. Fiecare persoană cu anxietate are un tablou unic, rezultat din combinația acestor factori. Tratamentul trebuie să țină cont de modificările specifice ale individului într-un anumit moment, iar evoluția în timp poate fi monitorizată folosind acești indicatori specifici.
Glucocorticoizii, hormoni primari de stres care reglează o varietate de procese fiziologice, par a fi implicați în amplificarea nivelurilor de aminoacizi excitatori extracelulari în condiții de stres. Formarea radicalilor liberi este un produs secundar al eliberării acestor aminoacizi excitatori și o consecință a activării sistemelor de mesageri secundari.
Un factor-cheie în reglarea producției de radicali liberi este menținerea homeostaziei ionilor de calciu. Reabsorbția și reechilibrarea ionilor de calciu reprezintă un proces activ. Dacă ionii de calciu nu sunt eliminați și întorși eficient în rezervele intracelulare, cascada de reacții este amplificată și poate duce la acumularea crescută de radicali liberi, produși secundar ai peroxidării lipidice, ceea ce generează o sarcină alostatică asupra celulelor cerebrale și cardiovasculare.
Cum ne afectează anxietatea corpul? De la imunitate la sănătatea cardiovasculară

Anxietatea afectează profund fiziologia întregului organism:
- Suprimă activitatea celulelor Natural Killer (NK), importante în apărarea antivirală și antitumorală;
- Reduce nivelul secretor de IgA, principalul anticorp de apărare în mucoase;
- Dezechilibrează flora intestinală și poate crește permeabilitatea intestinală;
- Crește riscul de boli cardiovasculare (hipertensiune arterială, infarct miocardic), disfuncții tiroidiene și tulburări digestive.
Stresul psihologic sau emoțional poate declanșa activarea sistemului imunitar periferic, ducând la eliberarea mai multor citokine proinflamatorii. În plus, poate modifica funcția imună prin inervarea directă a țesutului limfatic, prin activarea rapidă a axei hipotalamo-hipofizo-adrenale (HPA) și a sistemului simpatico-adreno-medular (SAM), două componente majore implicate în răspunsul organismului la stres.
Stresul psihologic poate induce modificări în hematopoieză, ducând la creșterea numărului de monocite și neutrofile și la scăderea limfocitelor. Stresul psihologic, inclusiv reprimarea emoțiilor și anxietatea, poate influența profund întregul sistem imunitar al organismului.
Orice tip de stres are un efect negativ asupra capacității de a menține niveluri optime de activitate citotoxică a celulelor natural killer (NK). Acestea sunt un tip de celule albe din sânge, care joacă un rol crucial în sistemul imunitar. Un stres sever din viață poate fi asociat cu o reducere de până la 50% a activității celulelor NK. Întrucât celulele NK sunt esențiale pentru apărarea organismului împotriva virusurilor și a celulelor canceroase, o reducere prelungită a activității lor poate afecta grav imunitatea și sănătatea generală.
Secretory IgA (sIgA) poate fi considerat cel mai important component al imunității umorale în secrețiile mucoaselor din sistemul digestiv, cavitatea bucală, plămâni, tractul urinar și alte cavități ale corpului. Orice scădere a nivelului său poate reduce rezistența organismului la agenții patogeni microbieni. Pentru a evidenția efectul puternic al emoțiilor, chiar și o experiență de doar cinci minute de furie poate determina o scădere semnificativă a nivelului de sIgA, care poate fi măsurată chiar și până la cinci ore după acea experiență.
Stresul și emoțiile legate de stres sunt factori de risc importanți pentru bolile cardiovasculare. Clinica Mayo a raportat că, la persoanele cu boli coronariene deja existente, stresul psihologic este cel mai puternic factor de risc care poate prezice evenimente cardiace viitoare, inclusiv infarct miocardic (IM) și deces cardiac.
Stresul are o influență semnificativă asupra echilibrului florei intestinale. Compoziția microbiotei poate să nu fie afectată semnificativ de schimbări drastice în dietă, însă s-au observat modificări statistice importante în proporțiile anumitor specii bacteriene la persoanele aflate în condiții de stres emoțional intens, cum ar fi furia sau frica. Aceste dezechilibre pot avea un impact negativ asupra sănătății digestive și imunitare.
Inflamația și stresul: de la insomnie la depresie, anxietate și neurodegenerare
Pe lângă efectele asupra intestinului, stresul cronic contribuie și la apariția unui fenomen numit triada neurotoxică. Aceasta este formată din trei procese interdependente: excitotoxicitate (stimulare neuronală excesivă), stres oxidativ și neuroinflamație. Odată declanșată, triada se poate autoîntreține, agravând simptomele neurologice și psihice.
Orice afecțiune în care este implicată excitotoxicitatea, cum ar fi depresia, anxietatea sau unele boli neurodegenerative precum Alzheimer, are o probabilitate mare să fie însoțită de stres oxidativ și neuroinflamație. Opțiunile eficiente de tratament ar trebui să vizeze toate cele trei componente ale triadei neurotoxice, pentru a opri acest cerc vicios.

Strategii funcționale de gestionare: Modulatorii cortizolului, reglarea GABA, serotonina, plante adaptogene și suplimente cu efect anxiolitic
Intervențiile funcționale țintesc axele afectate.
- Modulatori ai cortizolului: fosfatidilserina, acizi grași esențiali Omega 3 (EPA, DHA), steroli și sterolinele din plante, acid alfa-lipoic, l-lizina, magneziu, plante adaptogene cum ar fi Ashwagandha, Bacopa monnieri, Centella asiatica.
- Reglarea GABA: suplimentarea directă cu GABA (acid gama-aminobutiric) sau prin stimularea sintezei acestui neurotransmițător cu vitamina B6, glutamină, taurină, l-theanină, plante precum Valeriana, Melissa officinalis, Passiflora, Matricaria chamomilla, Centella asiatica, Magnolia Bark, Tilia tomentosa (tei), Lavandulla angustiffolia.
- Serotonina: 5-HTP, triptofan (doar după reducerea inflamatiei!), expunere la lumină naturală, sport.
- Adaptogene: Ashwagandha (KSM-66), Rhodiola, Bacopa monnieri, Schisandra, Ginseng siberian, Lion’s Mane.
Endobiogenia și abordarea anxietății
Endobiogenia folosește indici biologici pentru a evalua axele dereglate:
- Indexul inflamației cerebrale (Mo/Lf) și sistemice (NLR).
- Cortisol Index, Adrenal Index, PMI (răspunsul glandelor suprarenale la axa intestin-adrenală).
- Index GABA/endorfina, serotonina, stres oxidativ. Acești indici permit personalizarea intervenției terapeutice în anxietate si monitorizarea evoluției.
Serotonina și triptofanul: Metabolismul triptofanului, creșterea nivelului serotoninei fără medicamente
Triptofanul, un aminoacid esențial, este cunoscut ca precursor al serotoninei („hormonul fericirii”). În prezența inflamației și a stresului, doar 1-2% din triptofan este convertit efectiv în serotonină, cea mai mare parte a triptofanului este direcționată către calea kinureninei. Această redirecționare are loc prin activarea enzimelor TDO și IDO, care sunt stimulate de cortizol și de citokinele inflamatorii. Consecința este scăderea producției de serotonină, ceea ce poate contribui la apariția stărilor depresive, a anxietății și tulburărilor de somn.
Pentru ca organismul să poată sintetiza serotonină, sunt necesari mai mulți cofactori esențiali, precum vitamina B6 (P5P), magneziul, BH4 (tetrahidrobiopterină) și vitamina C. De asemenea, aportul adecvat de carbohidrați complecși este important, deoarece aceștia stimulează secreția de insulină, ce favorizează intrarea triptofanului în creier. În schimb, excesul de proteine sau consumul de alcool, mai ales în perioadele de stres, pot perturba acest mecanism delicat.
Expunerea la lumină naturală, exercițiul fizic regulat și, atunci când inflamația este bine controlată, suplimentele cu 5-HTP sau L-triptofan pot ajuta la creșterea nivelurilor de serotonină.
Pe lângă rolul său în sinteza serotoninei, triptofanul este și un precursor important al NAD (nicotinamidă adenină dinucleotidă) – o moleculă esențială pentru producerea de energie în celule. Când nivelurile de NAD sunt scăzute, organismul declanșează automat „furtul de triptofan” (Tryptophan Steal), redirecționând și mai mult triptofan către calea kinureninei pentru a susține supraviețuirea celulară. Astfel, corpul este nevoit să aleagă între producerea de serotonină și de NAD, în funcție de nevoile metabolice și de stresul fiziologic prezent.
Pentru a gestiona eficient anxietatea, uneori nu este suficient doar un stil de viață echilibrat. Lectorul webinarului subliniază cinci direcții clare: susținerea glandelor suprarenale cu adaptogene, reglarea nivelului de cortizol prin nutrienți specifici, utilizarea plantelor anxiolitice pentru somn și relaxare, echilibrarea neurotransmițătorilor prin precursori aminoacizi și asigurarea cofactorilor nutriționali esențiali. Cu o abordare completă, corpul are resursele necesare să revină la echilibru.
Webinarul „Anxietatea, dincolo de simptome: Descoperă cauzele și soluțiile funcționale”, susținut de dr. Camelia Ober, face parte din seria de webinare Zenyth – Better Medicine. 2025: Anul Sănătății Mintale și Psihoemoționale la Zenyth. Dacă doriți să participați la webinare, vă invităm să vă înscrieți la newsletterul nostru pentru a primi invitații la următoarele evenimente Better Medicine.














1 comentariu. Leave new
am citit articole care mi-au deschis mintea la aspecte de interes pentru mine.multumesc
ca pensionara, resursele nu imi dau acces la specialisti si terapii, asa ca ma informez si incerc sa gasesc calea de vindecare dupa prea multa vreme de nestiinta.